ごあいさつ
診療内容/病気の解説
耳垢(みみあか)は、医学的には「じこう」と読みます。
耳垢は奥の方から古くなると次第に外耳道でも入り口に近い部分に移動してたまってきますから、外耳道から自然に外に出ていくようになっています。
つまり、古くなって不必要となった耳垢は自然に排出されるので、基本的には頻繁に耳掃除はしなくていいのです。
耳掃除をするとしても、数週間に一度程度でいいと言われています。掃除の仕方も、耳かき棒ですると大抵細かい耳垢が鼓膜の方に落ちてしまい、結果的にゴソゴソしてしまうこともあります。ですから私個人的には、お風呂上がりに綿棒でそっと耳の入り口付近だけ拭き取るような方法をおすすめしています。ただし、湿性(粘性)の耳垢の方は、ある程度以上耳垢がたまっていると綿棒で奥に押し込んでしまうこともありますので、注意が必要です。そのような方や、自分で耳掃除をできない小さなお子さんや老人の方は、2,3ヶ月に一度、耳鼻咽喉科での耳掃除をおすすめしています。気軽に診察・処置に来てください。
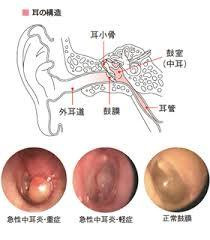
急性中耳炎は、耳管(じかん)と呼ばれる耳と鼻をつなぐ管を通って、鼻やのどから中耳に細菌やウイルスが入り、急性の炎症が起きてしまう病気です。顕微鏡や内視鏡で鼓膜をみると、はじめは鼓膜の一部が少し発赤しているだけですが、次第に鼓膜全体が真っ赤になり、中耳に膿(うみ)がたまって激しく耳が痛んでしまう病気です。鼓膜が破れて膿が出てくると、痛みは治まってきます。
原因菌は肺炎球菌、インフルエンザ菌などで、近年、抗生剤が効かない耐性菌(PRSP、BLNARなど)が増えています。
治療
①まず、原因である鼻とのどの治療を行います。鼻みずの吸引でバイ菌の量を減らし、抗生剤等の吸入(ネブライザー)で直接バイ菌をやっつけます。副作用の少ない治療でもありますので、頻回に治療する と症状も軽くなり、早く治りやすいです。
②中等度~重症の急性中耳炎には抗生剤を投与します。当院では、ガイドラインで推奨されているパセトシン、クラバモックス、メイアクトMS、オラペネム、オゼックスなどを使用しています。症状に応じ て、抗生剤を変更したり、増量したりします。とくに耐性菌を疑う場合や実際に培養で検出された場合は、通常の1.5倍以上の量を処方する場合もあります 。
小児の急性中耳炎は悪化しやすく、内耳炎、乳様突起炎、顔面神経麻痺などを起こすことがあります。 また、真珠腫性中耳炎など手術が必要な中耳炎が潜んでいる可能性があります。きちんと耳鼻咽喉科専門医の診断を受け、「もう大丈夫」と許可がでるまで治療をしましょう。
滲出性中耳炎は、就学前児童の90%が一度は罹患する中耳疾患であり、小児の難聴の最大の原因です。
滲出性中耳炎がどうなっているのか、まず耳の中の写真をご覧ください。
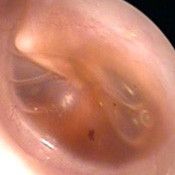
通常、鼓膜の奥(中耳)には貯留液はなく、透き通っていますが、滲出性中耳炎では鼓膜の奥(中耳)に貯留液がみられます。
痛みはありませんが、聞こえにくさ、耳閉感がみられます。
原因は、急性中耳炎後に耳と鼻をつなぐ耳管がむくんだまま耳抜きができなくなり(耳管機能障害)、鼓膜の内側にたまった液体がぬけていかないためです。 また、アデノイドが大きい子供や慢性副鼻腔炎を繰り返している方、耳抜きがなかなかできない方(とくに老人)にもおきやすい病気です。
症状は、耳のつまり、聞こえにくさなどで、痛みはほとんどありません。幼少児では、症状を訴えることが少なく、気づかれないまま放置されることがありますので注意が必要です。
滲出性中耳炎は乳幼児に多く発症しますが、大多数は気づかれず自然治癒していると考えられています。一方、長期にわたり貯留液の改善がみられず、鼓膜の変化・悪化をきたすものもあります。治癒せず、放置すれば、癒着性中耳炎、真珠腫性中耳炎など後遺症をのこす中耳炎に移行する可能性があります。必ず耳鼻咽喉科専門医の診察を受けてください。
診断
①まず顕微鏡や内視鏡で鼓膜を観察し、鼓膜がへこんでいないか、中耳に液体がたまっていないかよくみます。
②5歳以上では聴力検査を行い、聴力低下の程度を調べます。
③1歳以上ではティンパノメトリーを使って、鼓膜の動きを検査します。
④遅延する場合、鼻咽腔内視鏡(ファイバースコープ)などで、耳管機能を傷害する病気(副鼻腔炎、アデノイド増殖症、上咽頭腫瘍など)がないか調べることがあります。
治療
①治療は、気道粘液修復剤(ムコダイン)の内服、耳管機能の改善目的で、鼻処置、鼻ネブライザー、耳管通気処置を行います。遷延する場合には、マクロライド少量長期投与(クラリスロマイシン)をする場合もあります。抗生剤の仲間ですが、細菌を殺す量の半分程度を長期間(2週間から2ヶ月程度)内服することで、中耳や耳管、鼻副鼻腔粘膜の働きが正常化して改善してきます。
②アレルギーがある場合は抗アレルギー剤、副鼻腔炎などの感染がある場合は抗生剤を使用します。
③それでもなかなか改善しない場合、早く聞こえをよくしたいなどの希望がある場合などは、鼓膜切開術を行い、一時的にたまった液体を取り除きます。
④上記の治療を行っても3か月以上治癒しない場合は、鼓膜換気チューブ留置術を行います。鼓膜に穴を開けたままにすることで、換気が可能になります。たいていは、6か月~2年の間留置しておきます。難治性の方の場合は、チューブが抜けて鼓膜の穴がふさがるとまた症状がぶりかえすため、チューブを再挿入するなどさらに長期に挿入していく方もいます。小児では、全身麻酔下での処置が必要となることがありますので、その際は入院(1泊2日)が必要ですので病院に紹介させていただきます。
良性発作性頭位めまい症
めまいの80%は、耳(内耳)が原因です。脳梗塞や脳出血など脳が原因ででるめまいでは、症状がめまいだけということは稀であるため、診療所に歩いてこられる患者さんはほとんどが内耳性めまいであるといっていいかと思います。
近年、めまいで一番多いといわれている疾患が良性発作性頭位めまい症です。なでしこジャパンの澤選手がなったので有名ですが、内耳の中にある耳石器の耳石がなんらかの原因でとれて浮遊してしまうことでおこるめまいと考えられています。澤選手は、ヘディングでなったのではないかと思いますが、多くの方の原因は、老化現象の一つと考えられています。
症状の特徴は、聞こえには影響がないこと、じっと座っていればめまいを感じないこと、寝たり起きたり、急にふりむいたりすると回転性のめまいが数秒から長くても数十秒でるがすぐよくなることなどがあげられます。
診断は、本当に耳のきこえが大丈夫なのかオージオグラムなどの聞こえの検査で確かめる場合もありますが、確定診断は眼振検査(赤外線CCDカメラ)によります。基本的には、頭位を変えることで方向交代制に眼振が誘発されることで診断がつきます。
治療は、理学療法(エプリー法、レンパート法など)が中心になりますが、症状がひどい場合にはめまいを落ち着かせるような薬を処方する場合もあります。
耳鳴り
耳鳴りはどうして鳴るの?
加齢性難聴の患者さんでは、だんだんと高い音が聞きづらくなります。そのため、脳は「これまで聞こえていたはずの高い音を聞き取ろう」として、減ってしまっ電気信号をもとに戻そうと過度に興奮します。この「脳が頑張っている音」が耳鳴りです。ですので、高い音が聞き取りづらい人は「キーーーン」という高い耳鳴りを感じています。多くの人は20代以降で聴力低下が始まります。耳鳴りは少なからず誰でもあるものなのです。たとえば、無音室のような静かな場所に入るとほとんどの人が耳鳴りが聞こえてきます。ですから、耳鳴り患者さんのほとんどは、騒がしいところにいるときは耳鳴りを忘れています。
耳鳴りは、そのように誰でも鳴っているのですが、ストレスや不安といった<苦痛の脳>が働いてきたり、さらに不眠や緊張といった自律神経の乱れがあると増悪して大きく聞こえてきてしまいます。そのような悪循環でひどくなっていきます。
このような仕組みをきちんと理解することで、不安がなくなり耳鳴りが改善する人もいます。また、難聴が耳鳴りの原因になっていますから、その原因を治せれば治すことが治療に直結していきます。ただし、加齢性難聴は治療はできませんので、補聴器をしていくことが耳鳴りの治療になると最近では考えられています。ただし、補聴器による治療は、脳のリハビリをすることでもありますので、3か月程度はきちんと起きている間は補聴器をつけていかなくてはいけません。
また、雑音があれば耳鳴りが気にならないとの観点から、TRT治療という方法もあります。これは、ザーというような雑音を発生する器械(補聴器のようなもの)をつけて、毎日耳鳴りが気になる間雑音を聞いてく治療ですが、やはり6ヶ月以上続けないと効果が出てこないとも言われています。この器械は、6~7万円と高いため、とりあえずはトランジスターラジオの周波数が合わないときの音を聞いていただくとか、耳鳴りが気になるときはテレビかラジオをつけておいていただくことをおすすめしています。
それでもやはりすぐに何とか耳鳴りを鎮めてほしいという方もいらっしゃいますので、その場合は、何らかの薬物療法を検討することになります。一般に使われているのは、神経代謝賦活剤のアデホス、耳鳴り改善剤ストミンA、末梢神経を改善させるビタミンB12のメチコバールなどですが、漢方薬も使う場合もあります。当院の耳鳴り患者さんには主に、冷え性で腰痛持ちの方には 牛車腎気丸、頭痛や高血圧がある人には釣藤散を処方しています。その他、あまりに音が大きくて困っている人には、神経を鎮める背ディール、ソラナックス、デパスなど、不眠になっている人には睡眠改善剤などを処方します。
突発性難聴とは、原因不明にある日突然にたいていは片側の難聴になる病気です。耳鳴りやめまいを伴うこともあります。
診断 問診および聴力検査での難聴の確認、他の疾患を除外できれば、突発性難聴と診断されます。
治療 できれば発症から3日以内、遅くとも1週間以内に治療を開始しないと改善率が低くなると言われています。1か月を経過してしまうと普通は改善しない場合がほとんどです。治療法は軽症例では一般的にステロイド剤、ビタミンB12(メチコバール)、神経代謝賦活剤(アデホス)の内服で経過を見ますが、改善してこない方や中等症以上の方は入院での治療(ステロイド剤の大量点滴、プロスタグランジン製剤やビタミン剤、神経代謝賦活剤の点滴、ステロイド鼓室内投与、高圧酸素治療など)をおすすめしています。唯一、ステロイド治療のみがエビデンスがありますが、たいていはその他の薬剤や治療を組み合わせて治療している場合が多いです。ご希望の方は、横須賀共済病院やうわまち病院を紹介しています。
稀に、突発性難聴のような症状から発症する聴神経腫瘍の患者さんもいますので、ご希望の方はMRIを撮っています。
鼻アレルギーは、くしゃみ、鼻水、鼻づまりが三大症状です。通年性アレルギー(ハウスダスト、ダニなど)と季節性アレルギー(花粉症)があります。花粉症の代表が、スギアレルギー(2~4月)ですが、その他ヒノキ(3~5月)、カモガヤ(5~7月)、ブタクサ・ヨモギ(8~10月)などいろいろな花粉症があります。
診断は、問診による症状と鼻粘膜の状態を観察することでほぼわかりますが、鼻汁好酸球数をはかったり、実際に血液中にアレルギー反応がでているかどうかを調べられる血清IgEをはかります。当院では、血液検査での診断をしていますが、どのような抗原に反応しているかを知ることはその対策としても非常に重要ですので、同時に39種類の抗原を調べられるView39アレルギー検査をおすすめしています。保険適応の検査で、3割負担で約5000円です。結果は1週間くらいで分かります。
治療は、抗ヒスタミン薬の投与が基本にはなりますが、数十種類の薬がありますので、患者さんの症状や希望に応じて処方しています。鼻づまりがある方には、抗ロイコトリエン薬(モンテルカスト)の併用をする場合もあります。点鼻ステロイド薬の併用も非常に有効です。ただし、点鼻といっても即効性を期待するものではなく、毎日点鼻しているとアレルギー反応が抑えられ症状が徐々にコントロールできるというものです。また、あまり薬を飲みたくない方や一日を通して均一な効き目がいいという方には抗ヒスタミン薬の貼り薬(アレサガテープ)もあります。
もっと根本的に治したいという方には、免疫治療があります。以前は、皮下注射での治療でしたが、数年前から舌下免疫治療(舌下に1分間くわえてゆっくり飲む)がダニアレルギーとスギアレルギーに関してはできるようになりました。治療効果は約80%で、開始1年目から一定の効果は期待できますが、毎日きちんと治療しなくてはならず、最低2年できれば3年治療が必要です。治療開始には、採血でのアレルギー検査で抗原の確定が必要で5歳以上が適応です。
薬を飲んでも症状がコントロールできない方には、手術治療もあります。外来での手術治療としてはレーザー治療が有名ですが、鼻粘膜を焼灼することでアレルギー反応を減らします。ほかに同様の治療として、高周波電気メス、超音波メス、化学薬品(トリクロル酢酸)による治療もありますが、どの治療も効果は半年から数年程度と言われています。さらにひどい鼻閉でお悩みの場合は、入院での内視鏡下下鼻甲介手術や鼻中隔矯正術をお勧めしています。ご希望の方は、横須賀共済病院やうわまち病院に紹介させていただきます。
鼻の中は「鼻腔」と「副鼻腔」とでできています。副鼻腔炎とは、鼻腔の周りにある副鼻腔が炎症を起こす病気です。副鼻腔は、顔の左右にそれぞれ4個ずつ、合計8個あり、その中には空気が入っていて、小さな穴で鼻腔とつながっています。
鼻腔と副鼻腔の図
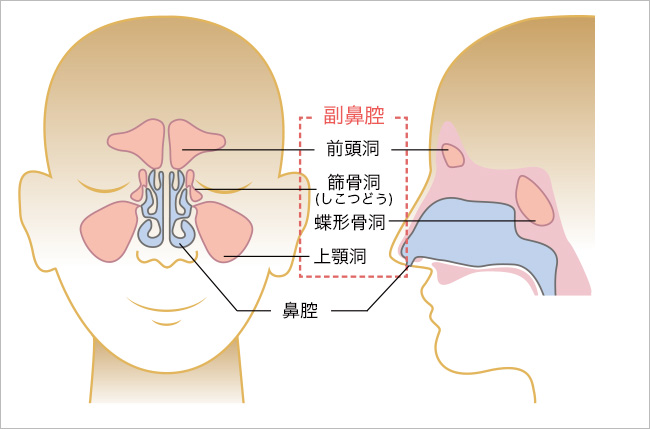
副鼻腔炎には、「急性副鼻腔炎」と「慢性副鼻腔炎」とがあります。
急性副鼻腔炎は、かぜが長引くとなる病気ですが、はじめはたいていウイルス感染が原因で起こります。しかし、たいてい2,3日で細菌性の炎症に移行していきます。起炎菌は、インフルエンザ菌と肺炎球菌、そしてモレキセラカタラーリスです。一般的に軽症のうち(鼻水がサラサラ)は、抗菌薬なしで様子をみることが推奨されていますが、ネバネバしてきて頻回に鼻をかんだり、頬部が重かったり、頭痛があれば抗菌薬の投与が推奨されます。インフルエンザ菌や肺炎球菌は特に耐性菌が多く、ペニシリン系やセフェム系が効きにくくなっています。そのような場合は、ペニシリン系やセフェム系の高用量(普通の1.5倍位)やキノロン系が使われます。普通は、1か月程度で治ります。
一方、慢性副鼻腔炎とは、急性副鼻腔炎が長引いたり繰り返されたりして、その症状が3カ月以上続く副鼻腔炎のことを指します。治療は、まずは保存的治療です。去痰剤の一種であるムコダインとマクロライド系抗生剤の少量長期投与(2か月程度)を併用する場合が多いです。それでも症状が改善しなかったり、鼻腔ポリープで鼻閉があったり、XーPで副鼻腔の陰影が残存していれば手術治療をお勧めしています。手術は、内視鏡下鼻副鼻腔手術になります。希望により、横須賀共済病院やうわまち病院に紹介させていただきます。
近年話題になっている副鼻腔炎で、「好酸球性副鼻腔炎」というものがあります。好酸球とは、アレルギー性鼻炎や喘息などアレルギー反応に関わる白血球の一種です。アレルギーを持つ人がかかりやすく、効果の高い薬はステロイドのみですが、ステロイド治療を止めると元に戻ってしまう傾向が強いのが特徴です。近年、アレルギー性鼻炎患者の増加によって、好酸球性副鼻腔炎を発症する人が増えてきていますが、根治が難しく、現在も研究が続けられています。手術しても再発してきたり、ステロイドの内服をやめられないような人は、難病指定の適応になる場合があります。
咽喉頭異常感
症状 のどがイガイガする、チクチクする、異物があるようだ、かゆい、引っかかるようで咳が出る、飲み込むときに引っかかる、何か変など非常に多岐にわたる症状があって、もしかすると喉頭ガンはないかなどと心配して受診して来ることが多く見られます。確かに時として咽頭ガンや喉頭ガンが見つかることもありますが、多くの場合はそれ以外に原因がみられます(ただし喫煙量の多い人と飲酒量が多い人は要注意です)。
検査 鼻から細い管を入れてのどを見る電子内視鏡検査(喉頭ファイバー検査)によって異常の有無を見ます。腫瘍がなくとも何らかの炎症所見がある場合があります。
原因/治療 咽の違和感を引き起こす原因には様々のものがありますが、明らかな癌や腫瘍がない場合は何らかの炎症がある場合が多いです。
1.後鼻漏 鼻の奥のノドとのちょうど境目あたりから鼻汁が落ちてくるのを後鼻漏と言います。これがノドに引っかかって違和感の原因になることがあります。この場合は、慢性副鼻腔炎が原因ですので、その治療をします。(慢性副鼻腔炎の項参照)
2.慢性扁桃炎/上咽頭炎 扁桃に米粒のような、かすがたまることもあり、これを扁桃陰窩膿栓と言います。これは慢性扁桃炎の所見です。また鼻のつきあたりにあるアデノイドが慢性炎症をおこしていて、ファイバーでみるとやや赤味があり、こするとすぐ血が混じり、痂疲がついていたりします。このような場合は、扁桃の吸引・消毒、アデノイドのGスポット療法(塩化亜鉛を塗布する治療)をするとともに、炎症をとる薬を処方します。急性期には抗生剤ですが、溶連菌感染があればペニシリン系の抗生剤を2週間内服します(溶連菌感染は迅速キットで検査できます)。慢性期であれば、漢方薬(桔梗湯、小柴胡湯加桔梗石膏など)を処3.ノドのアレルギー 咽の奥がかゆいような感じがする、髪の毛や毛糸がはさまっているような違和感が続いてせきがでる。普通の咳止めではあまり効果がないような場合、疑われます。抗アレルギー剤の投与やネブライザー治療、咳喘息のような場合は喘息治療をします。
4.咽頭喉頭逆流症/逆流性食道炎GERD ノドに胃液が逆流してくることで起きる違和感もあります。以前には日本人ではあまりないとされていましたが実際にはかなりの数の患者さんがいます。時にはこれが原因で耳の詰まり感や中耳炎を起こすこともあります。胸焼け・ゲップ・時として胸痛などが出ることもあります。横になったり力んだときに症状が強くなったり、胃液が上がってくるような人はまずこの咽頭喉頭逆流症があると診て間違いないでしょう。胃カメラでみても所見がない人が半分以上いますが、喉頭ファイバーでよく観察すると食道の入り口(下咽頭)に唾液がたまっていたり、咽頭粘膜のクリアランスの低下(粘膜がベタベタしている)、咽頭喉頭の間の粘膜がやや赤味をおびて炎症があるなどの所見があることがあります。今はとてもいい薬がありますので、これを使うと嘘のように症状が楽になります。咽喉頭異常感の半分以上がこのせいだと言っている先生もいるくらいで、実際かなりこの治療で改善する人がいます。内科ですでに胃酸を抑える胃薬をもらって飲んでいる人もいますが、胃薬の種類を変えてみたり、食道の動きをよくする薬や胃酸の中和剤などを併用してはじめて改善してくる人もいます。
5.その他 はっきり原因がわからない人。ストレスなどにより違和感が出ることもあります。きっかけがはっきりしているときには診断は容易ですが、難しいこともあり、薬を使って改善するかどうかで診ることもあります。主に精神安定作用のある漢方薬(柴朴湯、半夏厚朴湯など)を処方する場合が多いです。
まず咽の違和感は明らかに腫瘍のようなものがないことを診ることが大事なことです。
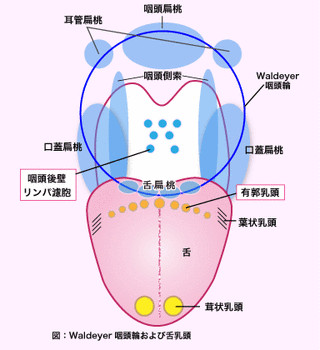
扁桃腺とは一般的に口蓋扁桃のことをさしますが、他にもアデノイド(咽頭扁桃)や舌扁桃などもあり、それらすべてを合わせてワルダイエル咽頭輪と言っています。扁桃炎とは、細菌やウイルスに感染することが原因で、扁桃に炎症が生じている状態を指します。
原因 扁桃炎は、細菌やウイルスなどに感染することを原因として発症します。具体的には、溶連菌や黄色ブドウ球菌、肺炎球菌、梅毒、淋菌などさまざまな細菌が原因となります。また、ライノウイルスやコロナウイルス、アデノウイルス、単純ヘルペスウイルス、EBウイルスなどウイルスが原因で発症することもあります。小児期のお子さんは、学校や幼稚園、保育園などの集団生活を通して病原体にさらされることが多いため、こうした年齢的な要素も扁桃炎の誘因であるといえます。また、喫煙や飲酒の習慣と関連して、扁桃炎が生じることもあります。
症状/治療 溶連菌に関連した扁桃炎では腎臓や心臓に合併症が生じることがあり、血尿や息切れ、心雑音などがみられることもあり注意が必要です。また、扁桃炎と関連して(扁桃病巣感染症)、免疫異常が惹起され本来は生体を守るべき免疫物質のひとつであるIgAが、腎臓の糸球体に炎症を起こすIgA腎症や、手のひらや足の裏に膿が溜まった皮疹が多くみられる掌蹠膿疱症や胸肋鎖骨過形成症、慢性微熱の全身疾患が誘発されるケースもあります。溶連菌感染は迅速キットで診断できますが、それ以外は、扁桃に付着する膿を培養に出すなどして起炎菌の診断を行います。急性期の治療は、経口ペニシリン系の抗生剤が主体となりますが、耐性菌を疑えばニューキノロンを処方します。食事ができないくらい痛みがひどかったり、扁桃腺の奥にまで炎症が及んでしまったり(扁桃周囲炎)、扁桃の奥に膿がたまってしまったり(扁桃周囲膿瘍)する場合は抗生剤の点滴や場合により切開排膿が必要ですので、症状に応じて入院をお勧めしています。また、扁桃病巣感染症を持っている場合や扁桃炎を短期間にくりかえしたり、年に4,5回習慣性に起こしていれば手術適応がありますので、入院での手術をお勧めしています。